1.3.1. Prewencja
Edukacja i profilaktyka
Epidemia koronawirusa pokazała, jak ważny jest aspekt związany z edukacją zdrowotną obywateli. Mimo praktycznie nieistniejącego systemu edukacji szkolnej w tym zakresie, dzięki szerokiego udziałowi mediów podstawowe informacje związane z zasadami higienicznymi szybko dotarły do obywateli, choć często w spaczonej formie i ze sprzecznymi przekazami. Poważniejszy okazał się jednak problem związany z działaniem profilaktycznym. W czasie epidemii doszło do ograniczeń w udzielaniu wielu świadczeń medycznych, ograniczono także badania diagnostyczne i przerwano program obowiązkowych szczepień. Wielu pacjentów z powodu strachu i dezinformacji samodzielnie zrezygnowało z leczenia. Wszystkie te elementy w sposób dramatyczny wpłynęły na profilaktyczną funkcję medycyny, opóźniając zarówno diagnozę, jak i leczenie wielu poważnych chorób, w tym nowotworowych.
Stopniowe odmrażanie systemu ochrony zdrowia, zapowiedziane we wrześniu przez nowego ministra zdrowia, oparto o analizę zagrożeń dla pacjentów chorych na inne choroby. Zdecydowano m.in. o likwidacji szpitali jednoimiennych. Rozpoczęto też planowe zabiegi w specjalnym reżimie sanitarnym oraz przyjęcia do szpitali i specjalistów w ramach istniejących kontraktów, szczepienia itp. W diagnostykę COVID-19 zaangażowano lekarzy rodzinnych. Krok ten był niezbędny dla przywrócenia równowagi między celami związanymi z walką z epidemią, a opieką nad innymi chorobami. Część rozwiązań cechowało jednak popadanie ze skrajności w skrajność: w początkach pandemii lekarze rodzinni zostali niejako odizolowani od chorych z podejrzeniem zakażenia nowym koronawirusem, natomiast wraz z nadejściem drugiej fali to właśnie na nich przerzucono istotny ciężar diagnostyki w tym kierunku, ryzykując odwrót pacjentów z chorobami niezakaźnymi od powszechnej opieki zdrowotnej.
Badania naukowe
Analiza nowych zagrożeń wiąże się też z badaniami nad przeciwdziałaniem epidemii. W czasie kryzysu wiele polskich ośrodków badawczych rozpoczęło intensywne prace nad leczeniem choroby wywoływanej przez koronawirusa. Opracowywano też własne testy diagnostyczne. Działania te pozbawione były jednak koordynacji mając charakter pojedynczych inicjatyw, zamiast zaplanowanych działań. Po raz kolejny ujawniło to brak instytucji zarządzającej tym procesem w sposób zaplanowany, nie przypadkowy, jak to było w przypadku ważnych, ale rozproszonych inicjatyw badawczych poszczególnych ministrów czy Agencji Badań Medycznych. Istotna jest także kwestia współpracy międzynarodowej i kosztów badań medycznych. Stworzenie nowego leku lub szczepionki odbywa się zwykle w ramach pracy dużych zespołów naukowych, wyposażonych w budżet stanowiący dużą część całego polskiego budżetu na zdrowie.
1.3.2. Restrykcje
Dotychczasową polską odpowiedź na sytuację kryzysową można podzielić jak dotychczas na 4 etapy:
1) brak zdecydowanej rekcji i oczekiwanie na rozwój sytuacji;
2) radykalne obostrzenia;
3) stopniowe odchodzenie od obostrzeń i obserwowanie sytuacji;
4) stopniowy powrót do obostrzeń.
Początkowo władze publiczne nie doceniły skali zagrożenia, czym zresztą nie wyróżniały się na tle innych krajów wysoko rozwiniętych. Przejawem tego był brak zabezpieczenia odpowiednich środków ochrony osobistej, a także uspokajające opinię publiczną komunikaty, porównujące zagrożenie do dotychczasowych powszechnych chorób zakaźnych, jak grypa.
W obliczu narastającego kryzysu w krajach Europy Południowej, w szczególności we Włoszech, władze w Polsce zdecydowały się na podjęcie radykalnych kroków i wczesne wprowadzenie lockdownu oraz wysokich kar za naruszenie ograniczeń.
Pomimo skuteczności, koszt tych działań okazał się jednak wysoki zarówno gospodarczo, jak i społecznie. Z tego powodu postanowiono stopniowo odmrażać gospodarkę. Chociaż dane dotyczące rozwoju choroby nie zmieniły się istotnie a nawet pojawiały się nowe, niepokojące dane o dużych ogniskach choroby.
Sposób, w jaki rezygnowano z ograniczeń, budzi wiele zastrzeżeń. Przykładem może być organizacja wesel do 150 osób (z danych z lat ubiegłych wynika, że średnia liczebność wesela w Polsce wynosi 60-200, więc de facto ograniczenie to ma charakter pozorny). Nawet niezbyt rozbudowane ograniczenia nie są przestrzegane, gdyż zrezygnowano ze środków służących kontroli i odstraszania, jak to było w czasie lockdownu.
Decyzja o zniesieniu wcześniejszych ograniczeń związanych z dystansowaniem społecznym (np. wesela) a także brak działań służących wymuszeniu przestrzegania narzuconych reguł, stworzyła zagrożenie szybkiego powstania tzw. drugiej fali i zaprzepaszczenia osiągnieć, związanych z działaniami podjętymi na początku pandemii, do czego ostatecznie doszło w październiku.
Epidemia silnie uderzyła w szkolnictwo. Od 11 marca do 25 maja, większość placówek edukacyjnych i opiekuńczych pozostawała zamknięta. Stopniowe odmrażanie umożliwiło w sposób ograniczony prowadzenie zajęć z najmłodszymi uczniami i podopiecznymi. Większość jednak pozostawała w trybie nauczania zdalnego. Nauczanie zdalne zostało wprowadzone w trybie awaryjnym bez wcześniejszego przygotowania, co skutkuje poważnym zróżnicowaniem tej formy kształcenia, nie tylko między placówkami, ale nawet poszczególnymi nauczycielami. Zdalna forma prowadzenia zajęć grozi narastaniem nierówności edukacyjnych w Polsce zarówno ze względu na wykluczenie cyfrowe, jak i na wspomnianą wcześniej jakość procesu. Powrót do szkół we wrześniu 2020 ujawnił słabe przygotowanie do nowej rzeczywistości. W szczególności w większych placówkach obostrzenia wydawały się mieć charakter pozorny. Na efekty nie trzeba było długo czekać. W związku z dynamicznym rozwojem epidemii przywrócono w październiku wcześniejsze obostrzenia i nauka zdalna objęła uczniów powyżej 4 klasy szkoły podstawowej. Takie dynamiczne przywracanie obostrzeń i odchodzenie od nich może stać się stałym elementem edukacji aż do czasu masowego i skutecznego zaszczepienia populacji.
1.3.3. Komunikacja zagrożenia
Komunikacja dotycząca COVID-19 w Polsce (i w dużej mierze także na świecie) zawiodła na wielu polach. Cztery najważniejsze zdiagnozowane problemy to niespójność i niejasność, infodemia, uwikłanie komunikacji w politykę oraz brak zaufania do mediów i ekspertów.
Niespójność i niejasność. Brakowało wyjaśnienia zmian oraz logiki wprowadzania i znoszenia restrykcji. Przykładem jest obowiązek noszenia maseczek. Na początku instytucje krajowe i międzynarodowe informowały, że nie trzeba zakrywać ust i nosa, a stosowanie masek miało być wręcz szkodliwe. Następnie wprowadzono zalecenia, a w wielu krajach także i nakaz, ich noszenia w przestrzeni publicznej. W czasie narodowej kwarantanny groziły kary finansowe za ich brak. Ministerstwo Zdrowia zapowiadano w oficjalnych wystąpieniach, że maseczki będą nam towarzyszyć do czasu wynalezienia szczepionki. Etap luzowania restrykcji, który nie zbiegł się bynajmniej ze spadkiem liczby nowych przypadków, został anonsowany w komunikacji publicznej jako „koniec obowiązku maseczek”. W rzeczywistości obowiązek ten pozostał, a zniesienie dotyczyło otwartych przestrzeni w sytuacji, gdy możliwe jest zachowanie dystansu społecznego. Na etapie luzowania restrykcji zabrakło też jasnego przekazu, że powrót do pracy i otwarcie części usług wcale nie oznacza końca epidemii, a obywatele powinni nadal zachować ostrożność. Sądząc po zachowaniach w pierwszym tygodniu czerwca, wiele osób uznało, że problem już nie istnieje.
Zabrakło jasnej komunikacji skierowanej do pacjentów na temat ścieżek postępowania w przypadku podejrzenia zachorowania na SARS-CoV-2, jak również w przypadku zaistnienia innej potrzeby medycznej. Nawet na etapie “odmrażania gospodarki” wielu pacjentów, których wizyty i zabiegi zostały odwołane, nie otrzymało informacji od świadczeniodawców o nowym, planowanym terminie wykonania świadczenia. Infolinia NFZ tylko częściowo spełniła swoją rolę, gdyż obsługujący ją pracownicy opierali się jedynie na przekazanych im schematach, dotyczących dość ograniczonego zakresu sytuacji. Pacjenci doświadczający trudności odsyłani byli… na infolinię Biura Rzecznika Praw Pacjenta. Pandemia wskazuje na konieczność uregulowania i egzekwowania praw pacjenta w tym zakresie.
Infodemia. Zjawisko szybkiego rozprzestrzeniania się informacji na temat koronawirusa utrzymuje się od czasu początku epidemii zyskało własną nazwę: infodemia. Zalew informacji pochodzących z wielu źródeł, w tym mediów społecznościowych, utrudnia użytkownikom identyfikację tych fałszywych. Uwarunkowania takie jak lęk przed nieznanym, sprzeczne komunikaty ze strony polityków i ekspertów, niepewność co do przekazywanej przez ekspertów wiedzy, poszukiwanie odpowiedzi na pytanie, na które nie oferuje ich jeszcze medycyna – ułatwiły szerzenie dezinformacji na jeszcze szerszą niż dotychczas skalę. Publikacja IAB Polska „Dezinformacja w sieci” potwierdza, że to social media stały się największym źródłem wprowadzających w błąd informacji. Ponad połowa polskich internautów zetknęła się z manipulacją lub dezinformacją, a 35 proc. Polaków ze sfałszowanymi informacjami w sieci spotyka się raz w tygodniu albo częściej. Żywotność fałszywek tłumaczy fakt, że w naszym kraju 20 proc. użytkowników Internetu nie weryfikuje wiarygodności odnalezionych w sieci komunikatów (tamże). Co więcej, tylko 4,5 proc. badanych potrafiło odróżnić fakty od opinii w stopniu bardzo dobrym, podczas gdy niedostateczne umiejętności w tym zakresie wykazało aż 44 proc. respondentów.
Uwikłanie komunikacji w politykę. W Polsce uwikłanie to widoczne było przede wszystkim ze względu na fakt, że pandemia nałożyła się na czas kampanii wyborczej przed wyborami prezydenckimi. Kwestie polityczne przeplatały się z kwestiami zdrowotnymi, co bez wątpienia przyczyniło się do chaosu informacyjnego. Informacja o tym, jak długo wirus może przetrwać na kartce papieru przestała być merytoryczna, stając się narzędziem politycznym. To oczywiście nie sprzyja zaufaniu do informacji płynących od polityków wszystkich opcji. W kontekście sporu o korespondencyjną formę głosowania, kwestia czasu żywotności wirusa na rozmaitych powierzchniach przestaje być pytaniem o fakty, a staje się instrumentem w grze politycznej.
Brak zaufania do ekspertów i mediów. Z badań dotyczących zaufania do informacji na temat COVID-19 przeprowadzonych w połowie maja 2020 r. w 26 krajach świata przez londyńską agencję YouGov wynika, że tylko w Polsce bardziej ufamy znajomym i rodzinie niż lekarzom. Respondentów zapytano o poziom zaufania do następujących grup: rządu, profesjonalistów medycznych, mediów oraz znajomych i rodziny. W badaniu, które miało zasięg globalny, Polska okazała się prawdziwą osobliwością. Nasz kraj był jedynym, w którym w kwestii pandemii COVID-19 respondenci byli skłonni ufać bardziej rodzinie i znajomym (81%), aniżeli pracownikom ochrony zdrowia (72%). We wszystkich pozostałych to medycy cieszyli się najwyższym zaufaniem społecznym, które kształtowało się na poziomie 79% lub wyższym. Warto tu odnotować, że w braku zaufania do lekarzy mogą manifestować się w przypadku naszego kraju zupełnie inne problemy, np. utrudniony dostęp do specjalistów.
Nasz kraj charakteryzowało też bardzo niskie zaufanie do mediów i władz publicznych jako źródeł informacji o nowej chorobie. Swoją rolę odgrywa tu też niewątpliwie charakterystyczny dla mediów obecnej doby pościg za sensacją, dążenie do wyższej klikalności. Charakterystyczne jest ujmowanie informacji w taki sposób, by dodać im dramatyzmu, przyciągnąć uwagę odbiorcy – np. „Polacy opracowali lek na koronawirusa” albo „Szczepionka na COVID. Obiecujące wyniki”. To stwarza wrażenie, że problem już został rozwiązany, a przecież proces badań klinicznych zajmuje wiele miesięcy, czasem lat.
1.3.4. Wykrywanie i reagowanie. Służby sanitarne
Podstawą sprawnego funkcjonowania państwa w czasie zagrożeń epidemicznych jest posiadanie mechanizmów szybkiego ich wykrywania. Tylko wtedy możliwe jest także szybkie reagowanie. Aktualnie fundamentem tej struktury jest Państwowy Zakład Higieny i obie inspekcje sanitarne. Istnieje jednak szereg problemów, szczególnie związanych z komunikacją i przepływem informacji, które muszą zostać rozwiązane, by system ten działał sprawnie. W tym miejscu po raz kolejny istotny okazuje się transparentny system zbierania i przetwarzania danych epidemiologicznych, nie tylko na potrzeby planowania potrzeb zdrowotnych (map zdrowia w kraju), ale także wykrywania potencjalnych ognisk, w których może dojść do wystąpienia zagrożenia epidemicznego. Wydarzenia w 2020 roku pokazały wyraźnie brak takiej analizy. Z tego powodu największymi ogniskami pandemii były domy pomocy społecznej, często pozostające poza kontrolą odpowiednich służb, miejsca pracy – zwłaszcza kopalnie, w których doszło do zakażeń na szczególnie dużą skalę, oraz szpitale.
W miarę rozpowszechniania się nowego patogenu wyszły na jaw braki zasobów Państwowej Inspekcji Sanitarnej (sanepid). Ze względu na ograniczone kadry w początkowej fazie epidemii zabrakło zarówno jasnych wskazań dla stacji sanepidu, jak i lekarzy pracujących w placówkach ochrony zdrowia, w tym lekarzy rodzinnych, dotyczących kierowania podejrzanych przypadków na testy/i lub kwarantanny. Bardzo szybko okazało się, że szczupłe zasoby kadrowe nie nadążają ze śledzeniem kontaktów w regionach najbardziej dotkniętych zakażeniami. W szczególności zaś zabrakło jasnych wytycznych na temat postępowania z pacjentami, którzy nie zostali zdiagnozowani jako nosiciele SARS-CoV-2 lub chorzy na COVID-19, a którzy wymagali pomocy medycznej.
Problemy sanepidu ujawniły się ze zdwojoną siłą na Śląsku. Brak jasnych wytycznych i procedur oraz niewydolność służb sanitarnych przyczyniły się do powstania ognisk zakażenia w kopalniach węgla kamiennego w maju 2020. Najistotniejszymi ze zgłaszanych rzecznikowi Praw Obywatelskich problemów były tam: „niewydolność systemu inspekcji sanitarnej, niemożność kontaktu ze służbami sanitarnymi, długi czas oczekiwania lub wręcz brak pobrania wymazów, zagubienie pobranych próbek lub wyników testów, długi czas oczekiwania lub brak wyników testów, brak koordynacji i informacji w zakresie objęcia kwarantanną lub jej przedłużania w odniesieniu do poszczególnych osób i członków ich rodzin, niewystarczający i nieaktualizowany przepływ informacji pomiędzy służbami sanitarnymi, a innymi podmiotami (Policja, urzędy gmin) dotyczących objęcia lub przebywania w kwarantannie danych osób”[2].
Czas, który „kupiliśmy” dzięki lockdownowi nie został wykorzystany na stworzenie bardziej sprawnej i wzmocnionej inspekcji sanitarnej, zdolnej do szybkiego wykrywania ognisk i śledzenia kontaktów, co może się okazać kluczowe w przypadku wzrostu zachorowań. Problem ten będzie się utrzymywał z pewnością do wprowadzenia szerokiego programu szczepień przeciwko koronawirusowi (jeżeli taką szczepionkę w ogóle uda się stworzyć i wprowadzić w szerokim użyciu) lub wynalezieniu skutecznego leku przeciw COVID-19.
1.3.5. Leczenie i opieka
W systemie ochrony zdrowia, w efekcie wskazanych wyżej problemów w służbach sanitarnych, doszło do przeciążenia szpitali jednoimiennych, czyli instytucji leczniczych przekształconych szpitale poświęcone walce z epidemią, w najbardziej dotkniętych epidemia regionach, a także do chaosu organizacyjnego i bezpodstawnego odesłania chorych wymagających pilnej interwencji do szpitali zakaźnych. Z drugiej zaś – chorzy z objawami COVID-19, ale bez rozpoznania potwierdzonego laboratoryjnie, trafiali do szpitali ogólnych, stwarzając ogniska zakażenia.
Osobnym problemem okazała się wieloetatowość pracowników placówek ochrony zdrowia, którzy nieświadomie przenosili patogen nie tylko pomiędzy różnymi szpitalami, ale także domami pomocy społecznej, co było także pochodną innych chronicznych wad systemu: niedoboru środków ochronnych i generalnych braków personelu. Wieloetatowość – jako problem poważny i wymagający uregulowania w kontekście pandemii – wskazywało m.in. Stowarzyszenie Menadżerów Opieki Zdrowotnej: „Rynek pracy w sektorze ochrony zdrowia w Polsce od długiego czasu jest deficytowy, brakuje lekarzy, pielęgniarek/pielęgniarzy, opiekunów medycznych. Od wielu lat nie docenia się znaczenia systemowego uzgodnienia roli profesjonalistów medycznych jako całości, pozwalając na deregulację wynagrodzeń w poszczególnych grupach zawodowych, bez spojrzenia całościowego. To doprowadziło m.in. do obecnej sytuacji – wieloetatowości i łączenia pracy w kilku podmiotach leczniczych”[3].
O ile za pewien sukces uznać można szybkie przekształcenie istniejących podmiotów leczniczych w tzw. szpitale jednoimienne (tj. zakaźne) i ten sukces okazał się mieć liczne negatywne skutki uboczne. Okazuje się, że przy bezczynności w pozostałych zakresach świadczeń i przy konieczności pracy w tylko jednym podmiocie, bardzo wielu lekarzy specjalistów oraz pielęgniarek zdecydowało się na rezygnację z pracy i przeniesienie się do innych szpitali. Problem pogłębia niejasna i niekorzystna sytuacja finansowa personelu przekształconych szpitali. Ponadto, ograniczenie zabiegów w innych zakresach świadczeń doprowadziło w tych szpitalach do przerwania procesu kształcenia lekarzy rezydentów w istotnych dla systemu specjalnościach. Wszystko to może mieć niekorzystne długofalowe konsekwencje dla całości systemu, kumulując już istniejące problemy polskich szpitali: braki kadrowe, długie kolejki oraz zadłużenie placówek.
Za istotny czynnik pogłębiający niepokojącą sytuację szpitali jednoimiennych wskazuje się notoryczny brak zbierania informacji oddolnych – od pracowników z „linii frontu”. To sprawia, że profesjonaliści medyczni nie maja zaufania do decydentów, że informacje oddolne są rzeczywiście zbierane i że interesy personelu oraz pacjentów będą uwzględnione. To sprawia, że personel odpływa z kluczowych placówek a istotne dla całego województwa oddziały są zamykane[4]. Skutkiem tego będzie odłożenie w czasie ogromnych problemów z dostępnością do opieki zdrowotnej i wzmocnienie problemu niedostatecznej profilaktyki w systemie. Odłożenie zabiegów istotnych dla podtrzymania zdrowia, a także likwidacja oddziałów świadczących te zabiegi, spowodować może skumulowanie się w przyszłości poważnych zdrowotnych problemów populacji.
Samą decyzję o przekształceniu szpitali w jednoimienne trudno oceniać negatywnie w kontekście koniecznej w początkach pandemii szybkiej reakcji. Tak sprawne działania w odniesieniu do całego systemu były konsekwencją sytemu tworzenia polityk zdrowotnych, który jest silnie scentralizowany i posiadający sporo instrumentów odgórnej ingerencji. Jednak nie można pozytywnie oceniać braku stałej i czujnej ewaluacji działań wdrożeniowych w sytuacjach tak nietypowych jak pandemia. Ponownie problemem okazuje się tu brak koordynowania działań i zbierania istotnych informacji (bieżąca ewaluacja interwencji), a także osobliwa mieszanka scentralizowanych, odgórnych decyzji z rozproszeniem kompetencji.
Poza kwestiami wskazanymi powyżej, z pandemią koronawirusa wiążą się między innymi następujące problemy związane z ochroną zdrowia i opieką społeczną:
- Przeciążenie łagodzone telemedycyną. Ograniczenie w dostępie do lekarzy pierwszego kontaktu, lekarzy specjalistów oraz zabiegów planowych, częściowo złagodzone telemedycyną w przypadku praktyki lekarzy rodzinnych, będzie miało najprawdopodobniej duże konsekwencje w zakresie innych chorób. Wystarczy wspomnieć, że liczba wydawanych kart DILO (diagnostyka i leczenie onkologiczne) w czasie epidemii spadła według informacji Polskiego Towarzystwa Onkologicznego nawet o połowę (informacja z maja 2020 r.) Problem dotyczy też innych chorób przewlekłych, w których pacjenci nie podjęli diagnostyki i/lub opóźnili podjęcie leczenia. Jednym z największych wyzwań pozostaje więc zrównoważenie ryzyk związanych z COVID-em z zagrożeniami wynikających z innych chorób. Telemedycyna, która w krótkiej perspektywie stała się swojego rodzaju wentylem bezpieczeństwa, niesie ze sobą także nierozpoznane zagrożenia związane z bezpieczeństwem pacjenta. Jako taka wymaga ścisłego monitorowania pod tym kątem. Istnieje zagrożenie zbyt pochopnego przyjęcia pewnych form konsultacji, podyktowanych jedynie względami ekonomicznymi i brakami kadrowymi.
- Braki zasobów. Epidemia koronawirusa ukazała istotny problem, związany z globalnym porządkiem wytwarzania dóbr. Z powodu optymalizacji kosztów, większość produkcji utrzymywana jest w krajach o niskich kosztach pracy, głównie w Azji. Dotyczy to zarówno podstawowych dóbr, jak ubrania (w tym maseczki i rękawiczki) oraz produktów opartych o wysoko rozwinięte technologie, jakim są m.in. wyroby medyczne (w tym respiratory, które okazały się towarem pierwszej potrzeby w szpitalach).
Z powodu nieprzewidywalnego charakteru zagrożeń, każde państwo posiada ograniczone zapasy podstawowych środków ochrony, zwykle przeznaczone na cele wojenne i lokalne kataklizmy. Pandemia koronawirusa, jak każda sytuacja kryzysowa, doprowadziła szybko do niedoborów, jednak tym razem na większą skalę. Szybko zabrakło środków ochrony osobistej dla szpitali, które musiały być sprowadzane kanałami dyplomatycznymi po zawyżonych cenach z Chin. Polska znalazła się jednak w szczególnie korzystnej sytuacji, gdyż nadal posiada własne fabryki tekstylne, które pozwoliły na przestawienie normalnej produkcji na środki ochrony. Było to jednak działanie opóźnione.
- Ryczałtowe wyliczanie finansowania. Niejasna jest też perspektywa szpitali, zarówno tzw. jednoimiennych jak i pozostałych ze względu na dotychczasowy sposób ich finansowania, opartego o ryczałt wyliczany de facto na podstawie wykonanych w danym okresie świadczeń. Podejmowane w tym obszarze przez NFZ kroki nie są w stanie przeciwdziałać negatywnemu efektowi tego sposobu rozliczania szpitali. Kryzys wywołany koronawirusem dopiero uderzy w polski system ochrony zdrowia, grożąc jego całkowitą destabilizacją.
- Zawody medyczne, w których niezbędne jest utrzymanie bezpośredniego kontaktu z pacjentami, okazały się zawodami podwyższonego ryzyka. W przypadku zawodów medycznych może to doprowadzić do zmiany profilu kandydatów na studia, gdyż zawody medyczne okazują się być związane z bezpośrednim i realnym ryzykiem choroby zakaźnej. Zupełnie jak to miało miejsce przy dawnych epidemiach. Charakterystyczne jest to, że lockdown w ochronie zdrowia trwa dłużej, niż w pozostałych działach gospodarki. Podczas, gdy pracownicy innych sektorów mają bezpośredni kontakt z klientami, wielu lekarzy ogranicza go do minimum lub w całości przenosi do obszaru komunikacji zapośredniczonej (telemedycyna).
- Pogorszenie zdrowia psychicznego. Wstępne badania sugerują, że wywołana pandemią izolacji spowodowała wzrost zagrożenia zaburzeniami depresyjnymi i zaburzeniami lękowymi. W badanej w Polsce grupie klinicznego ryzyka poziom nasilenia objawów depresyjnych najbardziej wzrósł wśród osób w wieku 18-34 z 16,2% do 36,6%. W badaniach przeprowadzonych przez studentów Dolnośląskiej Szkoły Wyższej 33% dorosłych miał objawy depresyjne, a 20% myśli samobójcze, natomiast w grupie młodzieży było to odpowiednio 44% z objawami depresyjnymi i 21% z myślami samobójczymi. Już w stanie “niepandemicznym” występują w społeczeństwie znaczne trudności w obszarze zdrowia psychicznego, natomiast sytuacja zagrożenia (np. epidemiologicznego) dodatkowo te trudności nasila. W Polsce mamy utrudniony dostęp do oddziałów psychiatrycznych, zwłaszcza oddziałów psychiatrii dzieci i młodzieży. Występuje również ogromny niedobór kadr – zarówno psychiatrów (w szczególności dziecięcych, których na dzień 31.03.2019 w Polsce było 455, w tym 419 wykonujących zawód)[5] jak i psychoterapeutów. Pozytywną zmianą było wprowadzenie w czasie epidemii przez Ministerstwo Zdrowia zmian w rozporządzeniu dopuszczających m.in. możliwość udzielania porad psychiatrycznych i psychoterapeutycznych przy użyciu środków teleinformatycznych, jednak to tylko kropla w morzu potrzeb.
1.3.6. System ochrony zdrowia
Wskazane wyżej wyzwania nie są tylko problemem polskiego systemu ochrony zdrowia w obliczu pandemii. Są one zakorzenione w samych jego praktykach i zasadach działania. Problemy systemowe jakie obserwujemy w obliczu pandemii nie powinny być wiec postrzegane jako coś unikatowego i wyłącznie charakterystycznego dla pandemii. Wydarzenie takie jak COVID-19 ujawniło uwidoczniło tylko problemy, z którymi system się borykał od dawna. Tym samym, lepsze przygotowania się na kolejne fale pandemii wymaga nie działań doraźnych, ale pewnej istotnej (choć wcale niegruntownej czy rewolucyjnej) przebudowy pewnych mechanizmów systemowych.
Urządzenie polskiego systemu opieki zdrowotnej – i ochrony zdrowia w ogóle – zawiera szereg cech strukturalnych, które stanowią samo źródło chronicznych problemów, uniemożliwiających uzyskanie mu zrównoważenia. Ich występowanie sprawia, że drobne, ad hoc poprawki systemu nie przynoszą oczekiwanych skutków, a nawet prowadzą do efektów odwrotnych od zamierzeń. Problemy te są w dużo głębsze – a w istocie generują najczęściej identyfikowane zjawiska, takie jak: niedobory personelu i sprzętu; wieloetatowość; kolejki do świadczeń; niedostateczny przepływ informacji; oraz tunelowość działań. Te stanowią tylko pilne problemy, które pandemia wzmocniła. Ale możemy się spodziewać, że z czasem niedostateczne kierowanie systemem w obliczu pandemii doprowadzi do narastania dodatkowych długofalowych wyzwań, takich jak zaniedbanie promocji zdrowia i profilaktyki; zadłużenie szpitali; i powracające konflikty w systemie (powodujące przestoje w funkcjonowaniu placówek). Pośrednimi przyczynami tych zjawisk są: twarde targi interesów (np. w sporach zbiorowych i w kontraktowaniu świadczeń) strategiczna kontrola informacji; silosowość polityk publicznych; hipertrofia „chudego zarządzania” (dogmat optymalizacji w duchu austerity, czyli polityki zaciskania pasa).
Chroniczne niedofinansowanie ochrony zdrowia jest tylko jedną z systemowych przyczyn. Niedofinansowanie albo potęguje pozostałe problemy, albo wprost się do nich przyczynia. Te strukturalne problemy to:
1. ROZPROSZENIE ODPOWIEDZIALNOŚCI
Rozdysponowanie kompetencji w polskim systemie ochrony zdrowia jest wyraźnie rozproszone, do stopnia, który prowokuje ‘spychologię stosowaną’, tunelowość działań, a w rezultacie marnotrawstwo i zaniechania. Odpowiedzialność za poszczególne kompetencje czy też funkcje jest zaskakująco porozrzucana, co przy braku mechanizmów koordynacja prowadzi do niedoborów zgodnego spójnego działania między podmiotami, które z założenia powinny się wzajemnie uzupełniać. Dobitnym tego przykładem jest rozdział funkcji płatnika i funkcji właścicielskiej świadczeniodawcy. W polskim systemie inna instytucja jest odpowiedzialna za zasoby szpitala, jego pracowników i generalnie przetrwanie placówki (zwykle samorządy), a inna instytucja – za zapewnienie dostarczania świadczeń opieki zdrowotnej mieszkańcom (NFZ).
Szerszym symptomem jest ‘silosowość polityk’ – tj. niedobór koordynacji między działami administracji rządowej. Oznacza to, że przy wdrażaniu szeregu polityk energetycznych, transportowych, planowania przestrzennego, edukacyjnych i wielu innych – kwestia wpływu tych polityk na zdrowie obywateli nie jest brana pod uwagę albo uwzględniana jest tylko w powierzchowny sposób.
W sytuacji pandemii COVID-19 rozproszenie odpowiedzialności odbiło się negatywnie na sytuacjach konieczności pilnych działań i koordynowania oraz bieżącego zbierania informacji, które pozwalałyby na korektę realizowanych interwencji. Tak jak w przypadku ignorowania niepokojących informacji napływających od personału szpitali jednoimiennych, przy niejasnym podziale kompetencji system „gubi informacje oddolne” – ociężale zbiera istotne sprzężenie zwrotne. Skutkiem tego jest też brak koordynacji działań miedzy służbami sanitarnymi i innymi organami władzy publicznej.
2. UPRZEDZIAŁOWIENIE POLITYK PUBLICZNYCH
Pozornym przejawem rozproszenia odpowiedzialności jest „uprzedziałowienie” (czy kompartmentacja) polityk zdrowotnych i polityk publicznych w ogóle. Stanowi ono standardowy mechanizm w ramach dominującego aktualnie wzorca demokracji. Jest on hybrydą modelu elityzmu konkurencyjnego (J. Schumpeter) oraz modelu pluralistycznego (R. Dahl). Ich przejawem jest połączenie dwóch odpowiadających im modeli polityki publicznej: racjonalnego (Weberowskie „panowanie legalne z biurokratycznym sztabem administracyjnym”) i inkrementalnego (tj. polityki przez narastanie; Ch. Lindblom). Zjawisko uprzedziałowienia zidentyfikował i opisał M. Zabdyr-Jamróz:
„Dominujący aktualnie typ demokracji to system, w którym punktem docelowym jest kompartmentacja politycznych emocji, interesów własnych i wiedzy eksperckiej w dedykowanych im forach komunikacji. […] Dobitnym wyrazem tej zasady jest obecna w modelu racjonalnym pozytywistyczna ściana ogniowa między eksperckim, profesjonalnym kształtowaniem polityk (policy) a procesem politycznej rywalizacji (politics). […] W modelu elitystycznym/racjonalnym wola polityczna kształtowana jest na poziomie zmagania – agonistycznej polityczności. Jest on zdominowany przez emocje, które objawiają się w debatach publicznych i przekładają na wybory oraz głosowania. Wiedza ekspercka ma być natomiast zabezpieczana przed zanieczyszczeniem zewnętrznymi czynnikami dzięki zamknięciu jej na poziomie polityki publicznej: w panelach eksperckich i profesjonalnej służbie cywilnej; w stanowiskach konsultantów, w radach, naukowych komitetach doradczych, w agencjach wykonawczych, służbach, strażach i inspekcjach. Typowe dla modelu inkrementalnego negocjacje między interesariuszami skłaniają z kolei do szczególnej koncentracji na targach interesów własnych.”[6]
Rys. 3. Mechanizmy uprzedziałowienia a tradycyjne modele demokracji
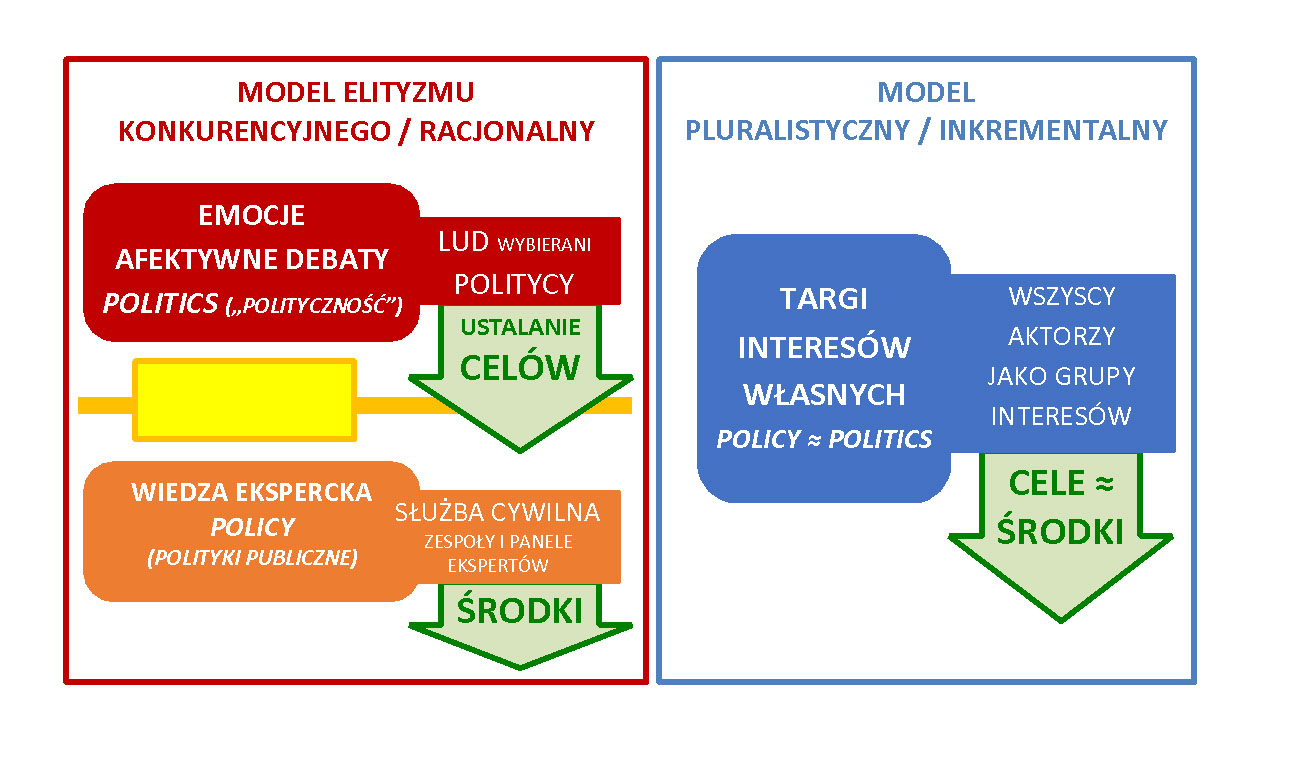
Źródło: M. Zabdyr-Jamróz 2020[7].
Uprzedziałowienie stanowi swego rodzaju instytucjonalizację rozproszenia odpowiedzialności – systematyzuje ją w nadziej na ujęcie jej w proces, który pozwoli uniknąć „gubienia istotnych informacji”. Niestety sama formuła uprzedziałowienia zakłada redukcyjne podejście do zadań na każdym etapie procesu. Jedna instytucja ma się skupić tylko na wymiarze eksperckim, potem kolejna ma się skupić na rozstrzygnięciu sporu interesów własnych itd. Przez taka redukcję na każdym etapie gubione są istotne informacje kontekstowe. Dobrze urządzone zsekwencjonowane uprzedziałowienie służy uczynieniu procesu kształtowania polityk bardziej sterownym, prostszym i mniej podatnym zatory implementacyjne. Ale jego problematycznym skutkiem ubocznym jest nawarstwianie się nierozwiązanych ‘ważnych, ale nie pilnych’, problemów. Uprzedziałowienie stanowi też ugruntowanie takiej praktyki działania, która utrudnia wymianę informacji, koordynowanie działań i elastyczne ich korygowanie.
Przykładem uprzedziałowienia w polskiej polityce lekowej jest rozdział zadań między – w domyśle – ściśle naukowymi rekomendacjami Agencji Oceny Technologii Medycznych i Taryfikacji (AOTMiT); twardym targiem interesów między Komisją Ekonomiczną a producentami leków; oraz woluntarnymi decyzjami politycznie obsadzonego ministra zdrowia. Tego rodzaju kompartmentacja przynosi zamierzone efekty, jakimi jest obniżenie cen leków na polskim rynku. Daje ona bowiem bardzo dobrą pozycję przetargową polskiemu płatnikowi. Ten sukces przynosi jednak nieoczekiwane skutki uboczne w formie stymulowania niekorzystnego eksportu leków do krajów gdzie te same leki są droższe (odwrócony łańcuch dystrybucji, mafie lekowe) oraz orientacji na tych dostawcach/producentach leków, którzy oferują najniższe ceny, co ogranicza rozwój lokalnej produkcji na korzyść taniej i „brudnej” produkcji z Chin. To wiedzie, między innymi, do uzależnienia Polski od eksportu z krajów, których głównym atutem na globalnym rynku jest produkcja tania, nieregulowana, zanieczyszczająca środowisko i eksploatująca własna populację.
Zagadnienia zrównoważonej polityki lekowej będą dopiero kluczowym zagadnieniem dla naszego systemu w momencie opracowania leku/leków i szczepionki na COVID-19. Odpowiednie przygotowanie się do stworzenia względnie samowystarczalnego systemu zaopatrzenia w produkty farmaceutyczne – dostatecznie chronionego przez wstrząsami na globalnych rynkach – stanowi kluczowe wyzwanie na najbliższą przyszłość walki z pandemią. Chodzi tu w szczególności o przełamanie w relacji między polskim przemysłem farmaceutycznym a władzami publicznymi tego, co jest konsekwencją uprzedziałowienia – czyli przełamanie egoizmu strukturalnego.
3. STRUKTURALNY EGOIZM
W polskim systemie zdrowotnym odpowiedzialność jest nie tylko rozproszona, ale wprost ustanowiona w sposób konkurencyjny. Konkurencyjność ta ukierunkowana jest na model polityki zdrowotnej z naciskiem na mechanizm targu interesów własnych, które mają symulować rynkowy mechanizm alokacji zasobów. Ten mechanizm – szczególnie przy imperatywie oszczędzania środków publicznych (w ramach dopuszczanych prawem) premiuje maksymalnie możliwe tzw. ‘chude zarządzanie’ – bez budowania rezerwy strategicznej na czarną godzinę, czyli odpowiednich zapasów sprzętu i rezerwy kadrowej niezbędnej w sytuacji kryzysowej (jak pandemia).
Wspomniane dwie kluczowe funkcje/odpowiedzialności w systemie opieki zdrowotnej to (a) funkcja płatnika – przypisana NFZ – oraz (b) funkcja właścicielska wobec świadczeniodawcy – przypisana samorządom czy innym podmiotom. W Polsce są one nie tylko nieskoordynowane, ale – dla zapewnienia „rynku wewnętrznego” – postawiono je wobec siebie w antagonistycznej pozycji. Za sprawą wymogu urządzenia relacji między płatnikiem a świadczeniodawcą wg reguł prawa cywilnego – w drodze konkursu ofert i rokowań dotyczącymi wyceny świadczeń – powstaje relacja, którą M. Zabdyr-Jamróz określił jako ‘egoizm strukturalny’: „Polega on na takim urządzeniu relacji w systemie, że wymuszają one zachowania egoistyczne podmiotów (w tym także „egoizm instytucji”) jako najbardziej racjonalne, nawet pomimo pierwotnie dobrej woli (…) W takich warunkach zakłada się, że wszelkie procesy i decyzje mają być regulowane w toku quasi-rynkowego targowania się między współpracującymi, ale rywalizującymi antagonistami”.[8] W realiach wymuszonego targu interesów każda ze stron zachowuje się jak uczestnik konkursu w przeciąganie liny. Każdy ciągnie w swoja stronę: NFZ walczy o to by zapłacić jak najmniej, świadczeniodawcy walczą o to by otrzymać jak najwięcej. Zracjonalizowanie wykorzystania zasobów i jakość w opiece mają być zapewnione przez zewnętrzne regulacje systemowe. Ale dla kluczowych podmiotów najważniejszym punktem odniesienia jest poszukiwanie korzyści lub minimalizowanie kosztów. I przez bardzo wiele lat cele te najłatwiej było osiągać przez cięcie kosztów przeznaczanych na personel. W realiach wysokiej społecznej (i politycznej) pozycji lekarzy oszczędności realizowano kosztem pozostałego, niższego rangą personelu medycznego – w szczególności pielęgniarek i rezydentów.
W systemie, w którym w pierwszej kolejności oszczędza się na pracy profesjonalnych pielęgniarek – tworząc im wycieńczające warunki pracy, nie zapewniając perspektyw finansowej stabilności i samorozwoju, zmuszając niskimi płacami do wypełniania luk w różnych placówkach (wieloetatowość), oraz w którym zawód ten traktuje się w poniżający sposób – oczywistym jest, że jako grupa zawodowa będą one kurczyć się i starzeć. Nie jest atrakcyjną praca w zawodzie, w którym poświęcenie i etos jest instrumentalizowanie a o zasadne roszczenia trzeba bezustannie walczyć.
4. NIEDOPASOWANIE MODELU POLITYKI DO MODELU SYSTEMU ZDROWOTNEGO
Polski system opieki zdrowotnej z założenia działa w oparciu o zasadę negocjowanej współpracy (pozornie) równych i niezależnych podmiotów: NFZ i świadczeniodawców. Reguły tworzenia kontraktów w systemie oparte są na prawie cywilnym, gwarantującym dobrowolność ich zawierania. O ile ta dobrowolność jest raczej teoretyczna w przypadku publicznych podmiotów leczniczych, w przypadku prywatnych podmiotów leczniczych jest ona jak najbardziej realna – przynajmniej jako karta przetargowa w twardych targach interesów. Rzecz w tym, że podstawowa opieka zdrowotna (POZ) – stanowiąca kluczowy punkt startu w ścieżce pacjenta przez system (lekarze rodzinni są tzw. gatekeeperemi wydającymi skierowania) – jest w dominującym zakresie w rękach prywatnych. A prywatne podmioty, szczególnie jak są zjednoczone (np. w Porozumieniu Zielonogórskim), mogą wspólnie „strajkować”, tj. odmówić zawarcia kontraktów z NFZ, jeśli proponowane przez płatnika warunki uznają za rażąco niekorzystne.
Sprawne funkcjonowanie tego układu wymaga podejścia koncyliacyjnego: rokowań i konsensusu na każdym etapie działania systemu – w tym planowania i wprowadzania reform. Jednak typowym modelem kształtowania reform zdrowotnych jest tworzenie odgórnych regulacji z minimum wpływu interesariuszy innych niż ci bezpośrednio uwikłani w proces decyzyjny. W obliczu niesprawności instrumentów dialogu społecznego Polski system polityczny ma skłonność do bycia „operacyjnie zamkniętym”– szczególnie na poziomie prac parlamentarnych[9], ale także i rządowych.
Z tej perspektywy typowy stosowany w Polsce wzorzec tworzenia polityki zdrowotnej jest nieadekwatny do samych mechanizmów polskiego systemu opieki zdrowotnej. Polsce realizowany jest tradycyjny, ‘racjonalny’ (instrumentalnie) czy też ‘pozytywistyczny’ model polityki zdrowotnej z zakamuflowanymi mechanizmami wpływu niektórych interesariuszy. W jego wypadku wola polityczna poprzedza tworzenie samej polityki. Tymczasem sama konstrukcja systemu zdrowotnego skłania się do tzw. inkrementalnego modelu polityki (z targami interesów własnych), gdzie wymagane jest odwrócenia tej relacji – kształtowanie polityki powinno poprzedzać ostateczne formowanie woli politycznej.
Nasz system, by funkcjonować bez zastojów, wymaga koalicji interesariuszy gotowych do wspólnego wdrażania danej reformy. Fakt, że decydenci nie uwzględniają dostatecznie woli podmiotów (świadczeniodawców), które współuczestniczyć będą we wdrażaniu danej polityki sprawia, że ci ostatni będą wykorzystywali jedyny dostępny im punk weta wobec reform: odmowę zawarcia kontraktów. W takich realiach „strajki” świadczeniodawców na etapie implementacji polityk (czyli odmowa zawierania kontraktów na nowych warunkach), jak ten ze stycznia 2015 roku (ws. pakietu kolejkowo-onkologicznego), stanowią najbardziej skuteczną metodę komunikowania politycznego i wpływania na ostateczny kształt polityki publicznej. W tak zsekwencjonowanej kompartmentacji (najpierw rozstrzygnięcia woli politycznej, potem targi interesów) wybuchające konflikty nie są aberracją, ale najbardziej efektywną (donośną) formuła partycypacji politycznej.
Sytuację pogarszają nieprzejrzyste procedury podejmowania niektórych istotnych dla przyszłości systemu decyzji, w tym mechanizmy decydowania o liczbie rezydentów na poszczególnych specjalnościach; zakupy niezbędnego sprzętu i wiele innych. Ponadto możliwości odgórnego działania – o ile przydatne w sytuacji reagowania kryzysowego – mogą okazać się niefortunne w przypadku działań nadwyrężających płynność finansową niektórych elementów systemu. Rzecz w tym, że odgórne decyzje np. na temat przekształcenia wybranych podmiotów w szpitale jednoimienne mogą się odbić negatywnymi konsekwencjami na przyszłe normalne funkcjonowanie tych placówek – choćby przez pogłębienie braków kadrowych (za sprawą odchodzenia specjalistów z powodu bezczynności).
Wzorowym przykładem niedopasowanie modelu polityki do modelu systemu zdrowotnego jest przekształcenie w Polsce szeregu szpitali w szpitale jednoimienne. O ile było to działanie jak najbardziej uzasadnione w danym momencie i stanowiło właściwe wykorzystanie zdolności decyzyjnych władz centralnych, zapomniano o szeregu uwarunkowań systemowych dla funkcjonowania szpitali, które nie są jednostkami budżetowymi działów administracji centralnej (a należą do samorządów terytorialnych i mają różną formę prawną). Ten problem pogłębiły wcześniej wspominanie problemy strukturalne: rozproszenie odpowiedzialności, uprzedziałowienie i egoizm strukturalny.
Te cztery strukturalne przyczyny chronicznych problemów polskiego systemu zdrowotnego mogą być złagodzone tylko przez równie strukturalne zmiany, które przedstawiamy w rekomendacjach.
Wszystkie wskazane problemy ujawniają swoją moc w szczególnym kontekście drastycznego niedofinansowania polskiej ochrony zdrowia, który sprawia, że jego działanie staje się ‘walką o ochłapy w zarządzaniu niedoborem’.
Problemy te szczególnie jaskrawie objawiły się w czasie sytuacji kryzysowej, jaką była epidemia koronawirusa – przykładowy ich wpływ przedstawiony jest na poniższym diagramie i w tabeli.
Rysunek 1. Systemowe problemy ochrony zdrowia i ich objawy
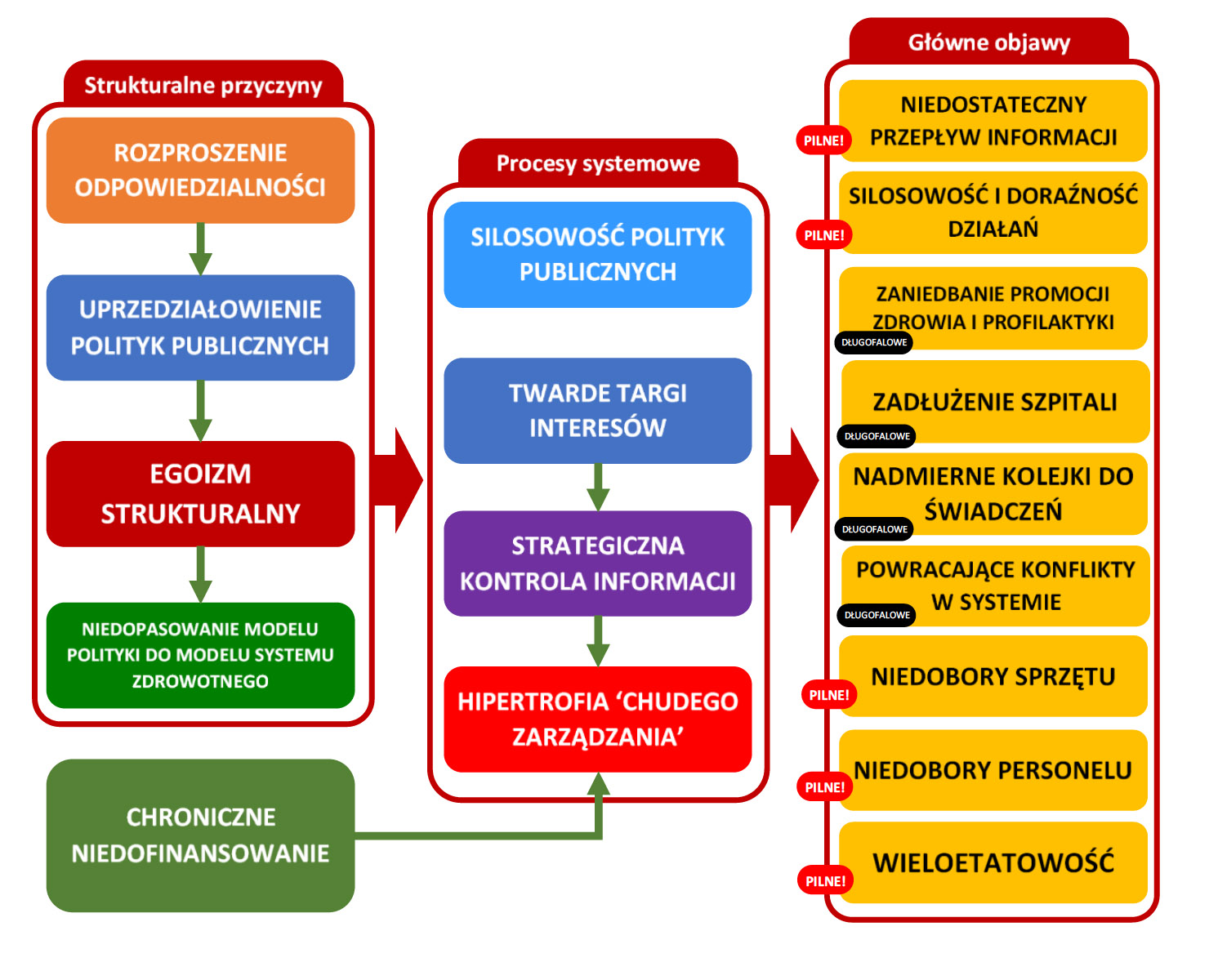
Źródło: opracowanie własne, M.Zabdyr-Jamróz
Tabela 1. Skutki systemowych problemów ochrony zdrowia w przebiegu pandemii
| Sytuacja (negatywna), która miała miejsce w czasie pandemii COVID-19 | Procesy systemowe i ich strukturalne przyczyny w ochronie zdrowia, które przyczynił się do tej sytuacji | Uzasadnienie (w jaki sposób problem strukturalny przyczynił się do złej sytuacji w ramach zagrożenia pandemicznego) |
| Roznoszenie zakażeń przez personel pracujący w wielu placówkach. | Egoizm strukturalny + uprzedziałowienie polityk + chroniczne niedofinansowanie
→ strategiczna kontrola informacji + twarde targi interesów + hipertrofia „chudego zarządzania” |
Braki sprzętu ochronnego powodowały nadmierna łatwość w roznoszeniu choroby przez personel pracujący – z powodu braków kadrowych i niskich płac – w różnych placówkach (wieloetatowość). |
| Negatywne (i potencjalnie długofalowe) skutki interwencji kryzysowych takich jak przekształcenie szpitali w jednoimienne | Rozproszenie odpowiedzialności + niedopasowanie modelu polityki do modelu systemu zdrowotnego
→ silosowość polityk |
Brak w koordynacji i stałej ewaluacji interwencji kryzysowych. Brak przepływu informacji, tunelowe widzenie. |
| Niewydolność służb sanitarnych w przeprowadzaniu testów i wyznaczaniu procedur dla newralgicznych obszarów epidemicznych | Rozproszenie odpowiedzialności + niedopasowanie modelu polityki do modelu systemu zdrowotnego + chroniczne niedofinansowanie
→ silosowość polityk |
Niewydolność powodują ograniczone zasoby kadrowe. Brak koordynacji działań z innymi służbami wynika z braku lub niewydolności odpowiednich mechanizmów koordynacji. |
Źródło: opracowanie własne, M.Zabdyr-Jamróz
[2] https://www.rpo.gov.pl/pl/content/koronawirus-na-slasku-niewydolnosc-systemu-inspekcji-sanitarnej
[3] http://www.stomoz.pl/aktualnosci/stanowisko-stomoz-w-sprawie-wieloetatowosci-w-czasach-covid19
[4] https://www.rp.pl/Rzecz-o-prawie/306019927-Szpitale-jednoimienne-ida-na-dno—lekarz-i-prawnik-o-przyszlosci-lecznic-po-epidemii.html
[5] Interpelacja nr 31560 z 24.05.2019 W sprawie pogłębiającego się kryzysu w psychiatrii dziecięcej w Polsce
http://orka2.sejm.gov.pl/INT8.nsf/klucz/ATTBDKHYQ/%24FILE/i31560-o1.pdf
[6] M. Zabdyr-Jamróz, Wszechstronniczość. O deliberacji w polityce zdrowotnej z uwzględnieniem emocji, interesów własnych i wiedzy eksperckiej, Wydawnictwo UJ, Kraków 2020.
[7] M. Zabdyr-Jamróz, Wszechstronniczość. O deliberacji w polityce zdrowotnej z uwzględnieniem emocji, interesów własnych i wiedzy eksperckiej, Wydawnictwo UJ, Kraków 2020.
[8] M. Zabdyr-Jamróz, Wszechstronniczość. O deliberacji w polityce zdrowotnej z uwzględnieniem emocji, interesów własnych i wiedzy eksperckiej, Wydawnictwo UJ, Kraków 2020.
[9] A. Dudzińska, System Zamknięty. Socjologiczna analiza procesu legislacyjnego, Instytut Studiów Politycznych PAN, Wydawnictwo Naukowe Scholar, Warszawa 2015.
